心房細動では、心筋の興奮性のリズムと順序が変化し、心房細動が発生します。心房細動を伴う心電図では、毎分300回以上、心臓上部の頻繁な収縮が見られます。これは収縮機能を破壊し、血液の排出が不十分になり、血栓のリスクが高まります。不整脈では、心臓の空洞からの血栓が血流とともに大脳血管に入り、その閉塞を引き起こします。脳卒中や心不全のリスクがあるため、細動には強制治療、投薬、または電気的インパルス補正が必要です。
ECGによる心房細動の診断方法
細動は、頻脈性不整脈のような心拍、急速な不規則な脈拍、および心拍によって特徴付けられます。ほとんどの患者は胸の震えと脱力感を経験します。特徴的な症状は、一貫性のない脈拍です。しかし、心房細動が無症候性である場合もあるため、心電図は心臓のリズム障害を検出するための標準的な方法と考えられています。
ECGでの心房細動の主な兆候(写真1):
- インパルスが心房を無秩序に通過するため、12本のリードすべてでP波は記録されません。
- 小さなランダム波fが決定され、ほとんどの場合、リードV1、V2、II、III、およびaVFに記録されます。
- 心室QRS群は不規則になり、R-R間隔の頻度と持続時間に変化があり、低頻度の心室収縮-細動性徐脈を背景に房室ブロックが検出されます。
- QRS群は、変形または拡大することなく変化しません。
図1:心房細動を伴うECGの例。

不整脈は、心臓の急速またはゆっくりとした収縮によって現れます。 ECGでの心房細動は、次の2つのタイプに分けられます。
- 頻脈性の変種では、心電図検査は毎分90拍以上の心臓収縮を反映します(写真2)。
図2:頻脈性AF。

- bradysystolicオプション-1分あたり60ビート未満の収縮。 (図3);
 図3:BradystolicAF。
図3:BradystolicAF。
不整脈では、収縮は筋線維のさまざまな部分、異所性病巣から発生し、その結果、単一の心房収縮はありません。血行力学的障害を背景に、右心室と左心室の血液量が不十分になると、心拍出量が低下し、疾患の経過の重症度が決まります。 心電図をデコードすると、心臓のリズムの正確な違反を確認するのに役立ちます。
ECGの細動の特徴的な兆候は、f波(大波長と小波長)です。
- 最初のケースでは、細動は大きな波によって決定され、心房細動は毎分300〜500に達します。
- 第二に、ちらつきの波は小さくなり、毎分500-700に達します。
心房粗動 -毎分200〜300拍の範囲で、心筋のより遅い収縮の変形。持続性心房細動の患者は、心房粗動が頻繁に再発します。このような緊急事態には、緊急の医療処置が必要です。
発作の症例の分析は、平均して、患者の10%で 心房細動の発作はフラッターに変わります、 何 そのような記述の形でECGに決定されます:
- 写真4に示すように、P波がなく、小さなf波が大きな鋸歯状のF波に置き換わっていることが主な特徴です。
- 通常の心室QRS群。
写真4:

心房細動の種類と診断式の例
臨床的に、心房細動はいくつかの形で現れます:
- 発作性、治療が成功した場合(電気的除細動)に細動の発作が48時間以内続く場合、または発作が7日で回復した場合。
- 持続性-不整脈は1週間以上続くか、薬物療法および電気的曝露の間に48時間以降に細動を解消することができます。
- 慢性細動が電気的除細動によって排除されない場合の永続的な形態。この場合、投薬は効果がありません。
心拍数データとECGの典型的な心房細動の兆候を考えると、 細動の3つのオプションを定義します。
- 正常収縮型-心拍数は毎分60〜100拍以内。
- tachysystolic-1分あたり90ビートを超える心拍数。
- bradystolic-心拍数は毎分60ビート未満です。
患者の臨床診断には、心房細動、持続性形態、頻脈性異型を解読する不整脈およびECGデータの特徴が含まれます。
治療の基本原則
不整脈の現代の治療法は、心臓のリズムを副鼻腔に戻し、血栓形成を防ぎながら発作の新たな発作を防ぐ方法に基づいています。 医療プロトコルの規定には、次の項目が含まれます。
- 抗不整脈薬は、心臓のリズムを正常化するための薬物除細動として使用されます。
- ベータ遮断薬は、心拍数と心筋の収縮の質を制御するために処方されます(禁忌-ペースメーカーが埋め込まれている患者)。
- 抗凝固剤は、心臓腔内の血栓の形成を防ぎ、脳卒中のリスクを軽減します。
- 代謝薬は安定剤として作用し、代謝プロセスを改善します。
- 電気的除細動は、心房細動の発作を電気インパルスで緩和する方法です。このため、心房細動はECGに記録され、除細動はバイタルサインの制御下で実行されます。このような処置を禁止するための唯一の基準は、重度の徐脈と2年以上の永続的なタイプの細動です。
病気の合併症
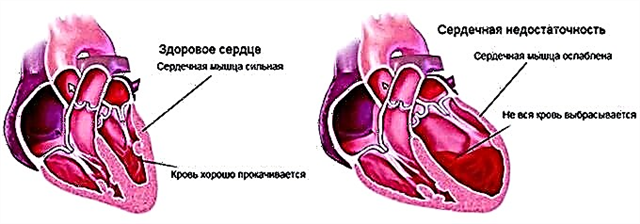
心房細動では、心臓の上部が完全に血液で満たされていないため、出力が低下し、心不全を発症します。
早期の心室興奮を伴うWPW症候群は、上室性不整脈の発症を引き起こし、疾患の経過を悪化させ、心不整脈の診断を困難にします。
心臓の空洞の血液充填の減少に加えて、心房の無秩序な収縮は血餅および血餅を形成し、これらは血流とともに脳の大小の血管に入る。細動脈の完全な重なりと虚血の発症により、血栓塞栓症は危険であり、蘇生法とできるだけ早く治療を開始する必要があります。
結論
心房細動の永続的な形態は、生活の質を著しく損ない、持続的な血行力学的障害、心臓および脳組織の低酸素症を引き起こします。 不整脈の場合、強制治療が必要であり、心臓専門医との相談が必要です。
毎年の検査と定期的な心電図検査は、心臓のリズムの違反についてタイムリーな結論を出し、望ましくない結果を防ぐのに役立ちます。