心筋の再分極の障害は、多くの人に見られる心電図の現象です。 「再分極」の概念が一般的に何を意味するかを理解するには、基本的な生理学に目を向ける必要があります。
それは何ですか
人間の心臓は、典型的な心筋細胞(収縮を提供する筋細胞)と非典型的な心筋細胞(神経インパルスの生成と伝導)の2種類の細胞で構成されています。後者の活動のおかげで、心臓は一定でリズミカルな収縮が可能です。これは自動化と呼ばれます。
心臓が静止している(収縮しない)瞬間、正に帯電した粒子(陽イオン)は心筋細胞膜の外側にあり、負に帯電した粒子(陰イオン)は内側にあります。
イオンが特別なチャネルを通って移動し始めると、膜の電荷が変化します(内側が「+」、外側が「-」)。電荷の差が一定の値に達するとすぐに励起波が発生し(脱分極が発生)、それが筋細胞に伝達され、心臓が収縮します。その後、イオンは元の場所に戻り(心筋が弛緩し)、サイクルが再び繰り返されます。 イオンのこの逆方向の動きの瞬間は、再分極と呼ばれます。
再分極の違反は、大人と子供の両方の間で非常に一般的な現象です(より頻繁に男性で)。さらに、それは絶対に健康な人々、そして重度の心臓病に苦しむ人々で観察することができます。
この病理の特別なタイプは別に目立ちます- 心筋または心室(VAD)の早期再分極の症候群、主に青年期に見られ、心臓病を患っていない新生児にも見られます。 SRDSは成人にも見られます。
発生原因
再分極プロセスにおける擾乱の正確な原因は不明です。病理学は、以下の条件下で発症する可能性があります。
- 自律神経調節不全症候群-栄養血管ジストニアとしてよく知られています。
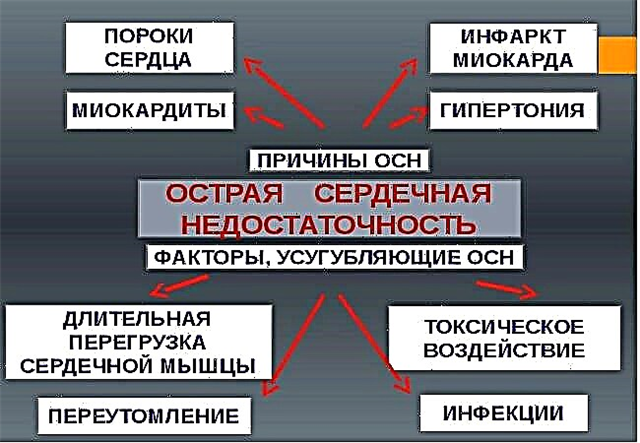
- 器質性心臓病-虚血性疾患、心筋炎、心不全、心筋症、心筋症、心室中隔の肥厚;
- 心筋細胞の興奮性または代謝に影響を与える薬物の使用-抗うつ薬、副腎刺激薬、精神刺激薬、強心配糖体;
- 結合組織異形成は、コラーゲンタンパク質の不十分な産生を特徴とし、関節の可動性亢進、皮膚の弾力性の増加、心筋の代謝過程の障害によって現れる遺伝性の病状です。
- 血液中の電解質の含有量の変化-ナトリウム、カリウム、カルシウム、マグネシウム;
- 過度の運動-SRDSはアスリートの間で一般的です。
体に起こりうる症状と結果
原則として、再分極に違反した場合、人は気にしません。したがって、ほとんどすべての人で、この症候群は予防的健康診断中、または別の病気の検査中に発見されます。
症状が現れた場合は、ある種の心臓病の背景に対する再分極の違反があった場合に限ります。その後、患者は心臓の痛み、めまい、急速な脈拍などを訴えることがあります。
特に妊娠中は、心筋再分極の違反が危険かどうかについてよく聞かれます。いいえ、しかしそれは心臓病の存在を示しているかもしれません。
SRRZHに関しては、長い間、完全に無害であると考えられていましたが、「偶発的な発見」と間違えられていました。しかし、長年の臨床研究により、これは疑わしいものになっています。
心電図でSRPCの兆候を示した人は、将来(数年後)発作性上室性頻脈、心房細動、ウォルフ-パーキンソン-ホワイト症候群を発症するリスクが非常に高いことが判明しました。
偏差の決定方法
心室再分極の違反を診断するための主で唯一の方法は心電図検査です。フィルム上では、T波の非特異的な変化が見られます(主に胸のリード)-それは高くなるか、尖っています、または逆に、その振幅は減少し、負になる可能性があります。
さらに興味深いのは、SRPCのECG診断であり、次の主な症状が見られます。
- STセグメントの上昇;
- ポイントj、「ラクダのこぶ」、「オズボーン波」-STセグメントの下降部分のノッチ。
PQおよびQT間隔の短縮も観察される場合があります。
ST上昇は狭心症、心筋梗塞、心膜炎などの他のより深刻な病状で発生するため、心電図の解読には医師の特別な注意が必要です。ほとんどの場合、臨床像は鑑別診断に役立ちません。 SRDSには症状はありません。
しかし、大人の映画で上記の変化を見つけた場合(特に40年後)、私はさらにストレステストを処方します。自転車のエルゴメーターまたはトレッドミル(トレッドミル)で、患者が中程度の身体活動をしているときにECGを取得します。 SRDSを使用すると、心電図は正常に戻ります。これは、痛みのない狭心症と心臓発作の鑑別診断を行うのに役立ちます。
未定義の心電図画像の場合、私は薬物を使った特別な検査を使用します。患者は塩化カリウムまたはノボカインアミドを注射されます。 30分後、ECGが行われます。 SRDSを使用すると、症状がより明確になります。
不整脈の可能性を検出するために、私は患者に対して毎日(ホルター)ECGモニタリングを行っています。
SRPCは器質性心臓病を背景に発症する可能性があるため、心筋の形態学的構造を評価するために心エコー検査を処方します。
治療と適切な観察
心筋の代謝過程を正常化する、いわゆる「エナゴトロピック」薬(カルニチン、クデサン)の使用の証拠があります。しかし、再分極障害自体は、原則として、治療を必要としません。
私は違反の発生を引き起こした状態と病状にもっと注意を払い、それらが検出された場合は、それらを排除するための直接的な治療措置(投薬と非投薬)を好む。
病気がない場合は、今後も定期的に医師の診察を受ける必要があります。少なくとも年に1回、最小限の心臓検査(フルタイム検査、ECG記録、ホルターモニタリング)を受けてください。
SRRの長期コースでは、不整脈の発生を防ぐためにマグネシウム製剤を使用しますが、抗不整脈薬(アミオダロン)はあまり使用しません。
生命を脅かす不整脈が発生した場合は、高周波アブレーションが必要になる場合があります。
専門家の助言
「再分極の違反」というフレーズは、患者を怖がらせるべきではありません。しかし、あなたもそれを無視するべきではありません。この病状が存在する場合は、原因を調べるために検査する必要があります。
SRDS(不整脈の出現)の潜在的な危険性を考慮して、予防策として、私の患者は喫煙、激しい身体活動、および脈拍を遅くする薬の使用をやめることをお勧めします。
臨床例
最近、息切れを訴えて来てくれた患者さんが、歩いたり、階段を上ったり、夜になって悪化したりしているのを見ました。数年間、彼は動脈性高血圧症に苦しんでいます。治療を受けていません。一般検査では、1分あたり最大126の脈拍数の増加が認められ、高血圧は最大150/95 mmHgです。アート、足の腫れと下肢の3分の1、触診での肝臓の肥大と痛み。
心電図検査が行われました。解読-洞性頻脈、左心室心筋の再分極の過程におけるびまん性障害、左心室肥大の兆候。患者は心エコー検査のために紹介されます。ホルターモニタリングは他の病理学的異常を明らかにしませんでした。その結果、左心の肥大と拡張(拡張)が起こり、左心室駆出率が55%減少します。臨床診断:「慢性心不全ステージIIB、NYHA機能クラスII。背景疾患:高血圧ステージIII、動脈性高血圧2度。」処方された治療:塩分摂取量を1日3 gに制限、ビソプロロール5 mg 1日1回、ペリンドプリル10 mg 1日1回、アムロジピン5mg1日1回。
あなたは診断を恐れるべきですか
再分極障害は、それ自体が危険または生命を脅かすものではありません。あなたの心電図にそのような碑文があるとき、心配しないでください。これが考えられる原因を探す理由です。これが見つからない場合は、定期的に心臓専門医を訪問して定期検査を受ける必要があります。