上大静脈と下大静脈のシステムは、体循環のシステムに入り、右心房に直接流れ込みます。これらは、内臓、脳、および下肢と上肢から酸素の少ない血液を収集する2つの最大の静脈コレクターです。
下大静脈と上大静脈のトポグラフィー
 上大静脈(SVC)は、大動脈の上昇部分の右側の胸部にある短い体幹として表されます。長さ5〜8cm、直径21〜28mmです。 弁のない薄壁の血管で、前縦隔の上部にあります。 右側の胸肋関節の後ろにある2本の腕頭静脈の融合から形成されます。さらに、下がると、III肋骨の軟骨のレベルで、静脈が右心房に流れ込みます。
上大静脈(SVC)は、大動脈の上昇部分の右側の胸部にある短い体幹として表されます。長さ5〜8cm、直径21〜28mmです。 弁のない薄壁の血管で、前縦隔の上部にあります。 右側の胸肋関節の後ろにある2本の腕頭静脈の融合から形成されます。さらに、下がると、III肋骨の軟骨のレベルで、静脈が右心房に流れ込みます。
地形的には、上大静脈の右側に横隔神経のある胸膜葉が隣接しており、左側が上行大動脈、前が胸腺、後ろが右肺の根元です。 SVCの下部は心膜腔にあります。血管の唯一の支流は奇静脈です。
ERWの流入:
- 腕頭静脈;
- スチームルームと無名。
- 肋間;
- 脊柱の静脈;
- 内頸静脈;
- 頭と首の神経叢;
- 脳の硬膜の副鼻腔;
- 使者船;
- 脳の静脈。
SVCシステムは、頭、首、上肢、臓器、胸腔の壁から血液を収集します。
下大静脈(IVC)は、人体で最大の静脈血管(長さ18〜20 cm、直径2〜3.3 cm)で、下肢、骨盤内臓器、腹腔から血液を採取します。また、バルブシステムがなく、腹膜外に配置されています。
IVCは、腰椎のレベルIV-Vで始まり、左右の総腸骨静脈の融合によって形成されます。次に、右大腰筋の前で上向きに続き、椎体の外側部分であり、その上で、横隔膜の右下腿の前で、腹部大動脈の隣にあります。血管は横隔膜の腱開口部を通って胸腔に入り、次に上縦隔に入り、右心房に流れ込みます。
IVCシステムは、人体で最も強力なコレクターの1つです(静脈血流全体の70%を提供します)。
下大静脈の流入:
- 頭頂葉:
- 腰静脈。
- 下横隔膜。
- 内部:
- 2つの卵巣静脈。
- 腎臓。
- 2つの副腎。
- 外部および内腸骨動脈。
- 肝臓。
心臓の静脈装置の解剖学:それはどのように機能しますか?
静脈は、臓器から右心房に血液を運びます(左心房に血液を運ぶ肺静脈を除く)。
静脈血管壁の組織学的構造:
- 静脈弁を備えた内部(内膜);
- 平滑筋線維の円形の束からなる弾性膜(媒体)。
- 外部(外膜)。
IVCは、縦方向に配置された平滑筋細胞のよく発達した束が外殻に存在する筋肉タイプの静脈を指します。
SVCでは、筋肉要素の発達の程度は中程度です(外膜に縦方向に位置する繊維のまれなグループ)。
 静脈には多くの吻合があり、臓器に神経叢を形成します。これにより、動脈と比較してより大きな能力が保証されます。それらは高い伸縮性と比較的低い弾性を持っています。血液は重力に逆らってそれらに沿って移動します。ほとんどの静脈には、逆流を防ぐバルブが内面にあります。
静脈には多くの吻合があり、臓器に神経叢を形成します。これにより、動脈と比較してより大きな能力が保証されます。それらは高い伸縮性と比較的低い弾性を持っています。血液は重力に逆らってそれらに沿って移動します。ほとんどの静脈には、逆流を防ぐバルブが内面にあります。
心臓の大静脈を通る血液の動きは、以下によって提供されます。
- 胸腔内の陰圧と呼吸中のその変動;
- 心臓の吸引能力;
- 横隔膜ポンプの働き(内臓への吸入中のその圧力は、血液を門脈に押し込みます);
- それらの壁の蠕動収縮(毎分2〜3の頻度で)。
血管機能
静脈は、動脈、毛細血管、心臓とともに、単一の血液循環の輪を形成します。血管を通る一方向の連続的な動きは、チャネルの各セグメントの圧力差によって保証されます。
静脈の主な機能:
- 循環血液の沈着(予備)(総量の2/3);
- 酸素が枯渇した血液が心臓に戻る。
- 二酸化炭素による組織の飽和;
- 末梢循環の調節(動静脈吻合)。
大静脈を通る血流が損なわれた場合、どのような症状が患者を悩ませますか?
大静脈の主な病状は、それらの完全または部分的な閉塞(閉塞)です。これらの血管を通る血液の流出の違反は、血管内の圧力の増加につながり、次に、適切な流出がない器官において、それらの拡張、周囲の組織への流体の血管外漏出(放出)、および戻りの減少につながる。心臓への血液の。
大静脈からの流出障害の主な兆候:
- 腫れ;
- 皮膚の変色;
- 皮下吻合の拡大;
- 血圧を下げる;
- 流出がない臓器の機能障害。
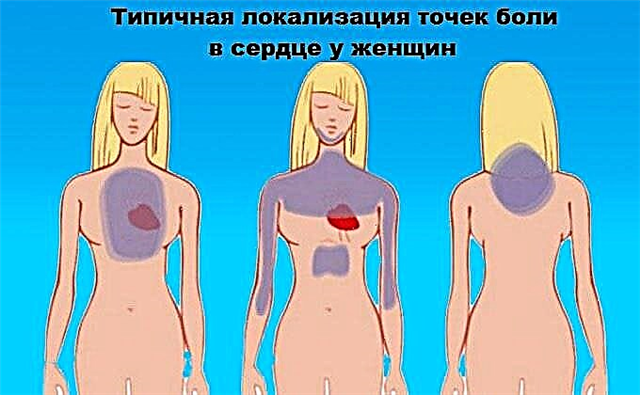
男性の上大静脈症候群
この病状は30歳から60歳の間でより一般的です(男性では、3〜4倍頻繁に)。
カバ症候群の形成を引き起こす要因:
- 血管外圧迫(外部圧迫);
- 腫瘍による発芽;
- 血栓症。
SVCの開存性に違反する理由:
- 腫瘍性疾患(リンパ腫、肺がん、転移を伴う乳がん、黒色腫、肉腫、リンパ肉芽腫症)。
- 大動脈瘤。
- 甲状腺の肥大。
- 血管の感染性病変-梅毒、結核、組織形質症。
- 特発性線維性縦隔炎。
- 収縮性心内膜炎。
- 放射線療法の合併症(接着プロセス)。
- 珪肺症。
- 医原性損傷-長期のカテーテル挿入またはペースメーカーによる閉塞。
SVC閉塞症状:
- 重度の息切れ;
- 胸痛;
- 咳;
- 喘息発作;
- 声の嗄声;
- 胸、上肢、首の静脈の腫れ;
- 腫れ、顔の腫れ、上肢の浮腫;
- 胸部と顔の上半分のチアノーゼまたはうっ血;
- 嚥下困難、喉頭浮腫;
- 鼻血;
- 頭痛、耳鳴り;
- 視力の低下、眼球突出、眼圧の上昇、眠気、けいれん。
妊婦の下大静脈症候群
妊娠期間中、仰臥位で絶えず拡大する子宮は下大静脈と腹部大動脈を圧迫し、多くの不快な症状と合併症を引き起こす可能性があります。
さらに、胎児の栄養に必要な循環血液量の増加によって状況は悪化します。
IVC症候群の潜在的な症状は、妊婦の50%以上で観察され、臨床的には10分の1ごとに観察されます(重症例は1:100の頻度で発生します)。
血管圧迫の結果として、以下が観察されます:
- 心臓への血液の静脈還流の減少;
- 血中酸素飽和度の低下;
- 心拍出量の低下;
- 下肢の静脈の静脈うっ血;
- 血栓症、塞栓症のリスクが高い。
仰臥位圧迫の症状(IIIトリメスターでは仰臥位でより頻繁に発生します):
- めまい、全身の脱力感および失神(80mmHg未満の血圧低下による);
- 酸素不足感、目の黒ずみ、耳鳴り;
- 鋭い蒼白;
- 動悸;
- 吐き気;
- 冷たい湿った汗;
- 下肢の浮腫、血管網の発現;
- 痔。
この状態は薬物治療を必要としません。妊娠中の女性は、いくつかの規則に従う必要があります。
- 妊娠25週後に仰向けになってはいけません。
- 横臥中に運動をしないでください。
- 左側に休むか、半分座ってください。
- 睡眠中は妊婦用の特別な枕を使用してください。
- 歩いて、プールで泳ぎます。
- 出産時には、横またはしゃがむ位置を選択します。
血栓症
血栓による上大静脈の閉塞は、乳房切除術、鎖骨下静脈または頸静脈のカテーテル挿入の結果である肺および縦隔の腫瘍増殖による二次的なプロセスであることがよくあります(Paget-Schrötter症候群を除く)。
内腔が完全に閉塞している場合、次のことが急速に起こります。
- 上半身、頭頸部のチアノーゼと浮腫;
- 水平位置を取ることができない;
- 激しい頭痛と胸痛、体を前に曲げることによって悪化します。
下大静脈の血栓症の原因:
- 主要な:
- 腫瘍プロセス。
- 先天性欠損症。
- 機械的損傷。
- 二次:
- 腫瘍による血管壁の発芽。
- 静脈の長期にわたる外部圧迫。
- 下部からの血栓の上昇の広がり(最も一般的な原因)。
以下のタイプのIVC血栓症は臨床的に区別されます:
- 遠位セグメント(最も一般的なローカリゼーション)。側副血行の優れた代償能力のため、症状はそれほど顕著ではありません。患者は回腸大腿血栓症の兆候を発症します-足首の腫れが増加し、四肢全体、下腹部と腰に広がり、チアノーゼ、脚の感覚が破裂します。
- 腎臓セグメント。コースは難しく、死亡率が高く、外科的矯正が必要です。臨床的には、重度の腰痛、乏尿、尿中のタンパク質の存在、顕微鏡的血尿、嘔吐、および腎不全の増加の形で現れます。
- 肝セグメント。肝上門脈圧亢進症の診療所が発展しています:臓器サイズの増加、黄疸、腹水、腹部前面の静脈叢の発現、食道の下3分の1の静脈瘤(胃腸出血のリスクあり)、脾腫。
診断と説明
大静脈系を通る血流の閉塞の原因を特定し、さらなる戦術を選択するために、いくつかの診断手順が示されています。
- 病歴聴取と身体検査。
- 全血球計算、生化学、凝固記録。
- ドップラー超音波および静脈の二重スキャン。
- 胸部および腹部臓器の単純X線写真。
- CT、コントラストのあるMRI。
- 磁気共鳴静脈造影。
- 中心静脈圧(CVP)の測定。
治療法
患者管理戦術の選択は、門脈の血流障害の原因によって異なります。
今日、血栓症のほとんどすべての症例は保守的に治療されています。研究によると、血栓摘出後、血餅の破片が血管壁に残り、これが後に再閉塞または手ごわいBODY合併症(肺塞栓症)の発症の原因となることが示されています。
静脈壁の体積形成または腫瘍浸潤による血管の圧迫には、外科的介入が必要です。病気の保守的な管理の予後は好ましくありません。
外科的方法
大静脈血栓症に対する外科的介入の種類:
- Fogartyカテーテルによる血管内血栓摘出術;
- 血栓の除去を開きます。
- 大静脈の姑息的ひだ(U字型ステープルによる内腔の人工形成);
- カバフィルターの取り付け。
血管が外側または転移性病変から圧迫されると、姑息的介入が行われます。
- 狭窄部位ステント留置;
- 根治的減圧(腫瘍形成の除去または切除);
- 患部の切除および静脈同種移植片によるその置換;
- 抹消されたエリアのシャント。
薬物治療
深部静脈凝固の保存的治療の最も効果的な方法は、血栓溶解療法(アルテプラーゼ、ストレプトキナーゼ、アクチライズ)です。
この治療法を選択するための基準:
- 7日までの血栓性腫瘤の年齢;
- 過去3か月間に脳血流の急性障害の病歴はありません。
- 患者は14日間外科的操作を受けなかった。
追加の薬物支援スキーム:
- 抗凝固療法:「ヘパリン」、「フラキシパリン」を静脈内に滴下し、さらに皮下投与に移行します。
- 血液のレオロジー品質の改善:「レオソルビラクト」、「ニコチン酸」、「トレンタル」、「キュランチル」。
- ヴェノトニクス:Detralex、Troxevasin。
- 非ステロイド性抗炎症薬:「インドメタシン」、「イブプロフェン」。
結論
大静脈系を通る血流の違反は、治療が困難であり、高い死亡率を有する病的状態である。 また、症例の70%で、影響を受けたセグメントの再閉塞または再血栓症がその年の間に観察されます。最も一般的な致命的な合併症は、身体、主要な虚血性脳卒中、急性腎不全、食道静脈瘤出血、脳出血です。
腫瘍性血管病変の場合、予後は好ましくありません。治療は本質的に姑息的であり、既存の症状を緩和し、患者の生活をある程度継続することのみを目的としています。