人体の機能の詳細な研究は、追加のデバイスを使用せずに不可能です。聴診は、患者の客観的検査の基本的な方法であり、呼吸、胃腸管の蠕動を積極的に聞くことを含みます。ただし、最も価値のあるのは心臓の聴診です。リズムの評価、音の強さ、病的な雑音の存在です。音を増幅するために、特別な膜器具が使用されます-フォネドスコープとステトフォネドスコープ。
なぜ心に耳を傾けるのか
循環音(血行動態)の研究は、心臓構造の働きに関する膨大な量の情報を取得するのに役立つ、迅速で技術的に簡単な手順です。
聴診の主な目的は音を聞くことですが、それだけではありません。 患者との接触の過程で、医師は心拍数、リズム、音色、病理学的ノイズを評価します。
リスニング技術は、そのような変化を研究するために使用されます。
- 心室の肥大;
- 心筋炎;
- 虚血性心疾患(IHD);
- 心臓の欠陥;
- 心筋炎;
- 不整脈;
- 心膜炎。
聴診技術は、成人と小児科の両方の診療に使用されます。手頃な価格で絶対に安全な方法は、最初の検査中に逸脱を疑って、詳細な検査のために子供をすぐに送るのに役立ちます。
さらに、聴診の助けを借りて、胎児の状態が評価されます。これは、子供と母親にリスクを与えることなく、妊娠の初期段階で重要です。将来的には、新生児の心臓血管系は、心臓と肺を「聞く」という新しい対象になります。
正しく聴診する方法
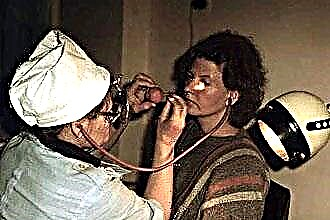
聴診は厳密なアルゴリズムに従って行われ、その間、医師は胸の特定の領域を操作し、各ポイントの音を調べます。心音を評価する順序は、基礎疾患の病態生理学的メカニズムと病状の広がりの頻度によるものです。心臓弁のリスニングポイントが確立されています。胸の前壁に聴診器を当てる場所です(写真1を参照)。
心臓の聴診には4つの主要なポイントと2つの追加のポイントがあり、手順の順序を決定します。
- 最初のポイントは、胸骨の少し左側にある5番目の肋骨の付着領域にある頂点(触診によって決定される心臓インパルスのゾーン)です。この部位は、僧帽弁(二尖弁)の前壁への投射に対応しています。
- 2つ目は、胸骨の右側にある2番目と3番目の肋骨の間の領域で、大動脈弁の活動が調べられます。
- 3つ目は、左側の2つ目の肋間腔の領域で、肺動脈弁(右心室から肺への血液の供給に関与する血管)の機能の音が鳴ります。
- 4つ目は、剣状突起の胸骨への付着点であり、三尖弁の突起に対応します。
胸骨の左側にある4番目の肋骨の取り付けは、5番目のポイントの下にあります(僧帽弁の働きを聞いています)。 6番目(追加)-ボトキン-エルバ。ここでは、大動脈弁の機能状態(胸骨の左側にある3番目の肋間腔)が評価されます。
写真1:

写真1-バルブの動作を聞くためのオプション:
- 患者の座位(または立位)で;
- 左側または右側に横たわっています。
- 深く吸い込む;
- マイナーな運動の後。
結果のデコード
健康な人と病気の人の心臓の聴診の結果は大きく異なります。弁の機能が妨げられていない場合、医師は突然の音を交互に繰り返す「メロディー」を聞きます。心筋の緊張と弛緩の厳密なシーケンスは、心周期と呼ばれます。
概念の生理学は、次の3つの段階で構成されます。
- 心房収縮。 最初の段階は0.1秒以内で、その間に心腔の筋肉組織が緊張します。
- 心室収縮。 期間-0.33秒。心収縮のピーク時に、チャンバーはボールの形を取り、胸壁に当たります。この時点で、頂端インパルスが記録されます。血液は空洞から血管に排出され、その後拡張期が始まり、心室心筋の線維が弛緩します。
- 最後のフェーズ -その後の血液摂取のための筋肉組織の弛緩。
上記の音をトーンと呼びます。それらの2つがあります:最初と2番目。それぞれに音響パラメータがあり、これは血行動態(血液循環)の特性によるものです。心臓の音の発生は、心筋の速度、心室の血液の充満度、および弁の機能状態によって決まります。最初のトーンは収縮期(空洞からの体液の排出)を特徴づけ、2番目のトーンは拡張期(心筋と血流の弛緩)を特徴づけます。心拍数は高度な同期が特徴です。右半分と左半分が互いに調和して相互作用します。したがって、医者は聞くだけです 最初の2つのトーン 当たり前です。最初の2つに加えて、追加のサウンド要素があります。3番目と4番目のトーンは、違反が決定される心臓のリスニングポイントに応じて、成人の病状を示します。 第3 心室の充填の終わりによって、2番目の終わりのほぼ直後に形成されます。 その形成にはいくつかの理由があります。
- 筋収縮性の悪化;
- 急性心筋梗塞;
- 狭心症;
- 心房肥大;
- 心臓の神経症;
- 瘢痕性有機組織の変化。
4番目の病理学的トーン 最初の直前に形成され、健康な人ではそれを聞くのは非常に困難です。それは静かで低周波数(20Hz)として説明されています。 次の場合に注意してください。
- 心筋の収縮機能の低下;
- 心臓発作;
- 肥大;
- 高血圧。
血液が血管の狭くなった内腔を通って移動するときに生成される音は、心雑音と呼ばれます。通常、ノイズは発生せず、バルブの病状またはセプタムのさまざまな欠陥がある場合にのみ聞こえます。存在する 有機的および機能的なノイズ。 前者は構造的な弁の欠陥と血管収縮に関連しており、後者は解剖学的構造の加齢に伴う変化に関連しており、子供の心臓の聴診時に考慮に入れる必要があります。そのような騒音のある子供は、臨床的に健康であると見なされます。
心臓の聴診の典型的な結果は正常です(成人の場合):明瞭で、響き渡る、リズミカルな音色で、病的な雑音はありません。
さまざまな心臓病の聴診の写真
ほとんどの場合、心血管病変は、聴診検査によって決定される心臓内血行動態の違反を伴います。変化の出現は、心筋の再編成(再構築)、血管壁の構造の交換によるものです。
高血圧性聴診の最も特徴的な症状は、大動脈の上の2番目の音のアクセント(強調)です。、これは左心室の電圧の大幅な増加によるものです。そのような患者の打診で、心臓の鈍さの境界の拡大が見られます。病気の初期段階では、医師は頂点の位置で最初の声調の増加を聞きます。
心臓の欠陥 -バルブの構造装置の損傷によって引き起こされる一連の病状。有機的な擾乱の場合、音の音響パラメータの偏差が観察されます。アドレナリンが大量に放出される激しい感情的なショックを背景に、音の強さが変化します。多くの場合、悪徳で、医師は特定の兆候に耳を傾けます:
- 二尖弁の弱さ -最初の音の消失、心尖部の強い収縮期心雑音-そのような病状のための標準的な聴診セット。
- 二尖狭窄症 -拍手するキャラクターの最初のトーン、2番目のトーンは分岐します。 3番目のトーンはこれに部分的に現れています。
- 大動脈の弱さ -心臓弁を聞く6位のノイズ、すべてのトーンの弱体化。
- 大動脈弁狭窄症 -トーンの弱体化、その背景に対して、右側の2番目の肋間スペースの領域に強い収縮期心雑音があります。
不整脈のある患者の身体検査中に、医師はさまざまな音量の不規則で混沌とした音を聞きますが、これは必ずしも心拍に対応しているわけではありません。 多くの場合、医師は収縮期および拡張期の雑音を観察し、ウズラのリズムが可能です。 細動中の心臓弁のリスニングポイントは、血液の逆流(逆流)を決定するために首の血管の聴診で補われます。
このような状況でより効果的な臨床ツールは、機能診断医の結論を伴うECGです。
追加の身体検査方法:触診と打診
患者の最初の受け入れは、心音を聞くことに限定されません。より詳細な診断のために、追加の装置を必要としない触診と打診の方法が使用されます。
触診(プロービング)は、外部および深層構造の痛み、局在化、および臓器のサイズの変化を判断する方法です。実行技術には、皮下組織の表面的な識別、または軟組織への医師の指の「浸漬」が含まれます。腹部臓器の研究で最も有益な方法。
心臓病学では、触診は胸部と心臓(心尖)の衝動を評価するために使用されます。
心臓の領域に変形がある場合、以下が触診されます:
- 「心臓のこぶ」-長く進行性の病気によって引き起こされる胸の膨らみ。奇形の発症は、拡大した心臓腔の影響下での小児期の骨組織のコンプライアンスに関連しています。
- 成人では、病理学的変化の発生は、滲出性心膜炎(心膜嚢内の体液の蓄積)の発症によるものであり、肋間腔の滑らかさまたは突出によって明らかになります。
- 患者の上行大動脈の動脈瘤では、胸骨のハンドル(上部)の領域で目に見える病理学的脈動が決定されます。触診では、柔らかく弾力性のある形成が記録され、その動きは頸動脈または橈骨動脈の脈動と一致します。
心臓(心尖部)インパルス-最大の接触領域の前胸壁での心収縮の投影。医師は、手のひらを心臓の領域(第4または第5肋間腔の胸骨の左側)に置くことによって診断し、おおよその決定の後、インデックスと中指の末端指骨の助けを借りて位置を特定します。
病状を伴わない平均体重の患者では、制限された形で固定されます(最大2cm)2)鎖骨中央線から1.5〜2cm内側の左側の5つの肋間腔の領域の脈動。
向き:男性では、4番目の肋間スペースは乳首のレベルにあり、女性ではその下にあります。
境界の変位は、右心室または左心室の空洞が拡張するときに発生します。エリアの変更:
- こぼれた(2cm以上2)-横隔膜の高い地位(妊娠中の女性、肝臓の病状、腹水症の患者)、心臓肥大、肺のしわを伴う;
- 制限されている-臓器が胸に緩くフィットしている:心膜水腫または心膜血腫、肺気腫、気胸。
場合によっては、「負の心臓インパルス」と診断されます。これは、末梢動脈の脈動の高さでの胸部の収縮によって現れます。この現象は、肋骨の領域に局在する限られた頂端インパルスによって説明されます。骨がわずかに突出すると、隣接する領域の相対的な収縮が発生します。
パーカッションは、臓器の配置(地形)と構造の変化(比較)を決定するために患者を客観的に検査する方法です。組織の密度が高いほど、音は「鈍く」なります。医師は、直接またはプレシメーターの指(音を増幅するための導体)を使用して、指で胸を優しく撫でます。心臓病学では、この方法は「鈍さ」の領域を介して臓器のサイズを間接的に推定するために使用されます。
- 絶対-臓器が胸にぴったりとフィットする領域、静かな打診が決定に使用されます(プレシメーターなし);
- 相対的(実際にはより頻繁に使用されます)-臓器の前面の胸壁への投影。
心血管系の病状のない患者の境界のトポグラフィー:上部-胸骨の左側の3つの肋骨のレベルで、右側-骨の右端に沿って、左側-鎖骨中央線から外側に0.5cm( 5番目の肋間スペースで)。
境界の変位のオプションと理由を表に示します。
| 国境 | 強制移動の理由 |
|---|---|
| アッパー |
|
左 |
|
右 |
|
肺気腫では、臓器の面積の一般的な減少が観察されます-空気で腫れた肺は、パーカッション音を心臓に「通過」せず、そこから境界が内側に移動します。
さらに、2番目の肋間腔(右と左)のレベルでの維管束の幅は、静かな打診を使用して決定されます。胸骨の端から外側に0.5cmの音のわずかな消音は、心臓の直径として指定されます(通常の値は4.5〜5cmです)。左の境界の変位は、大動脈の右の肺動脈の病理を示しています。
結論
聴診は心臓の活動を研究する方法であり、発達の初期段階で心臓血管系の病理を明らかにし、治療のさらなる戦術を選択するための情報を得るのに役立ちます。利点の中には、迅速な検査(医師は数分を必要とします)と高価な機器がないことです。不利な点は人間の主観の要因だけを含みます。