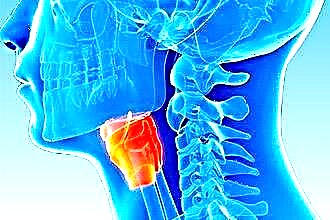
嗄声は、声の質的な変化として理解されます。これは、有機的な起源と機能的な性質の両方である可能性があります。ほとんどの場合、症状は炎症性、感染性、または腫瘍性のプロセスが原因です。この場合、私たちは敗北の有機的な性質について話している。それは、機能障害のみに基づいてそれらの状態と区別されなければなりません。患者さんに正しい治療法を処方するためには、機能性嗄声とは何か、器質性嗄声との違い、特徴的な症状を知る必要があります。
サイン
 嗄声を特徴付ける主な兆候は次のとおりです。
嗄声を特徴付ける主な兆候は次のとおりです。
- 嗄声;
- 嗄声;
- 話すことによる倦怠感;
- ささやきへの移行;
- 声域の減少;
- スプリットトーン;
- スピーチの混乱;
- キーを変更します。
重度の機能障害、炎症過程、腫瘍、音の完全な欠如、失声症を特徴とする状態が発症する可能性があります。ささやき声も欠席する場合があります。
嗄声に寄与する要因
音は、肺を出て気管を通過して喉頭に入る空気の流れによって生成されます。この場合、声帯を閉じる必要があります。波が発生し、それが音の形成を引き起こすのは、それらの閉鎖と振動の間にです。声帯を引き離すと振動が発生せず、声も出なくなります。音の再生に関与する器官の病理学的プロセスの発達は、異音症につながります。
嗄声の原因はさまざまです。器質的障害の発症において、主な役割はそのような病気によって果たされます:
- 喉頭炎;
- 喉頭気管炎;
- 腫瘍プロセス;
- SARSおよびその他の急性感染症。
機能性嗄声の最も一般的な原因は次のとおりです。
- 内分泌系疾患;
- 声帯の筋肉装置の過度の緊張;
- 神経系の病理;
- 首の手術;
- ストレス;
- 薬の使用。
診断
発声障害の器質的性質と機能的性質を区別することを可能にする主な診断機能は、喉頭鏡検査の結果です。
 このような内視鏡診断、特に顕微喉頭鏡検査を使用すると、声帯または喉頭全体の充血および浮腫、腫瘍様形成の存在が明らかになり、病変の器質的性質が確認されます。靭帯装置の働きにおける障害の存在下での炎症性変化の欠如は、機能的障害を支持していることを証明している。
このような内視鏡診断、特に顕微喉頭鏡検査を使用すると、声帯または喉頭全体の充血および浮腫、腫瘍様形成の存在が明らかになり、病変の器質的性質が確認されます。靭帯装置の働きにおける障害の存在下での炎症性変化の欠如は、機能的障害を支持していることを証明している。
障害の機能的性質は、症状の持続時間によっても確認されます。何ヶ月もの間、声の変化が認められ、同時に全身状態が同じままである場合、これは機能性異音症を支持していることを証明します。疑わしい場合には、病変の性質を明らかにするために、喉頭のコンピューター断層撮影が示されます。これにより、腫瘍プロセスをより情報に基づいて決定することが可能になります。
分類
機能障害の性質上、異音症は不均一です。最も一般的な形式は次のとおりです。
- 低張;
- 高張;
- spastic;
- 突然変異。
最も一般的なのは、声帯を形成する筋肉の緊張の低下によって引き起こされる低張形態です。そのような違反の結果として、声門は完全に閉じることができず、それは特定の症状の発症につながります。突然変異性嗄声は、靭帯装置の変化を伴わない。これは、青年期に発生するホルモンの変化によるものです。高血圧性異音症は、声の形成に関与する筋肉の緊張の増加を特徴とします。この場合、発声プロセスへの首の筋肉の関与に注意が向けられ、診断が容易になります。
痙性嗄声は神経障害の症状と考えられていますが、その発症の理由は確実には解明されていません。病変の結果として、声帯の協調しない動きが起こり、それは重度の症状によって現れます。違反には2つのタイプがあります。内転型の痙攣性発声障害は、音の発音中に声帯が過度に閉じることを特徴とします。発声障害は、不自然で混乱した緊張した声として特徴付けられます。はっきりとしたアーティキュレーションがあります。
同時に、誘拐型の痙性異音症は、声帯が開くことを特徴とします。臨床的には、そのような声は沈黙しています。このプロセスは、1日以内であっても、短時間で何らかのタイプの定期的な変更が行われることを特徴としています。このようなプロセスの過程は、患者の対人関係に悪影響を及ぼし、見知らぬ人とのコミュニケーションに不快感を与え、人前で話すことは困難です。
重度の症状と重度の病状により、患者は精神科医に相談する必要があります。これはまた、痙性異音症が診断が難しいことを特徴とするという事実によるものです。客観的には、病理学的プロセスは声帯が動いたときにのみ検出できます。したがって、どの医療機関でも利用できる間接喉頭鏡検査はほとんど情報がありません。診断は音声再生中に実行することをお勧めします。これは、内視鏡検査中に実行する方が便利です。
治療の原則
嗄声の原因はさまざまであり、必ずしも明らかではありません。この点で、耳鼻咽喉科医による患者の診察に加えて、関連する専門家、内分泌科医、神経内科医、精神科医、音声療法士、言語聴覚士などの相談が必要です。機能性異音症の治療は包括的でなければなりません。治療には以下が含まれます
- 薬の使用;
- 非薬物活動;
- 手術;
- 伝統医学の使用。

治療法の選択は、特定された客観的変化、臨床症状、状態の重症度、患者の年齢、および専門的なタスクを実行する必要性に依存します。
機能障害によるあらゆるタイプの声帯損傷および発声障害の予防および治療には、特定の要件があります。
- 悪い習慣、喫煙、アルコール乱用を排除します。
- 喉の一定の保湿を実行し、炎症過程の発症を防ぎます。
- 声帯の過度の緊張を避け、叫び、長い間ささやき声で話します。
- 辛い、辛い、辛すぎる、または冷たい食べ物を食事から除外します。
- 喉の病状、および胃食道逆流症を伴う疾患を再編成するため。
薬物治療の使用は、機能性嗄声の形態に依存します。
筋緊張低下症では、薬物プロセリンが短期間に使用され、平滑筋の収縮性を高めます。
グループBのビタミンが積極的に使用されています。青年期の加齢に伴う変化によって引き起こされる突然変異性異音症は、追加の治療を必要としません。この場合の主な治療措置は、予防措置と発声装置の働きに対する控えめな態度です。痙性異音症は、美容でよく知られている薬剤であるボツリヌス毒素、その注射可能な形態であるボトックスが使用される病理の形態です。
機能性嗄声に使用される非薬理学的手段は次のとおりです。
 理学療法の手順;
理学療法の手順;- 鍼;
- カラーゾーンマッサージ;
- フォノペディック演習。
アンプリパルスは、理学療法の中で最も普及しています。筋緊張低下症では、プロセリン液による電気泳動と喉頭領域に特異的に向けられたダイアダイナミック電流による電気刺激が効果的です。
発声運動は、発声装置の動作が不十分な状態で患者の発声を教えるのに役立ちます。これは、音、正しい呼吸、姿勢の特定の組み合わせを何度も繰り返すことによって達成されます。声帯の筋肉の緊張が低下するにつれて、ハードウェア技術も神経筋伝達を改善するために使用されます。
筋緊張低下症では、外科的治療も最も頻繁に使用されます。フォノサージェリーには2つの方向性があります。声帯への影響と、喉頭の軟骨への手術で外科的介入が行われる甲状軟骨形成術です。喉頭のこれらの構造に特定の介入を実行することにより、声帯の閉鎖も改善されます。
声帯の外科的治療は、喉頭の瘢痕化とさらなる狭窄につながる可能性があるため、リスクが高くなります。
この点で、甲状軟骨形成術はより安全な曝露方法です。しかし、外科的介入の複雑さのために、音声手術の問題は、他の治療法の効果がない結果としてのみ提起することができます。
機能性嗄声は、可逆的なプロセスと見なされます。しかし、この問題に対する不注意な態度、治療の拒否は、状況の悪化につながる可能性があり、その結果、器質的病変の発症につながる可能性があります。

 理学療法の手順;
理学療法の手順;